Salve, quanto tempo deve intercorrere tra la somministrazione di un vaccino antinfluenzale e quello per il papilloma virus negli adulti?
E’ possibile cosomministrare in sedi d’inoculo diverse vaccino anti HPV e vaccini dTap, dT-IPV, dTap-IPV e anti epatite B. Non sono stati effettuati studi con vaccino antinfluenzale. In mancanza di studi, si suggerisce di aspettare 4 settimane fra una somministrazione e l’altra, come per altri tipi di vaccino.
In caso di soggetto positivo al coronavirus ma asintomatico, e’ consigliabile il vaccino antinfluenzale?
Certamente sì, dobbiamo proteggerci con la vaccinazione da possibili doppie infezioni virali, che aprono frequentemente la porta anche a sovrapposizioni batteriche. Sono usciti recentissimamente dati inglesi che sembrano indicare come la concomitanza delle due infezioni da SARS-COv2 e influenza sia molto pericolosa. il rischio di morte era di 5.92 volte superiore nei co-infettati rispetto ai negativi per entrambi i virus, e 2.27 volte superiore nei co-infettati rispetto ai positivi per solo SarsCoV2.
Spero di aver chiarito l’importanza della vaccinazione.
Vorrei sapere, dovendo fare il vaccino antinfluenzale e quello per pneumococcico, se si possono fare in periodi diversi o si devono fare contemporaneamente.
La vaccinazione antipneumococcica è destagionalizzata,pertanto è possibile farla in momenti diversi. Tuttavia è possibile farla contemporaneamente alla somministrazione del vaccino antinfluenzale.
Sono un mmg provvisorio, vorrei sapere quali sono le vaccinazioni che i pazienti possono fare dal proprio medico di base.
Caro collega, le vaccinazioni previste dall’ACN sono la vaccinazione antinfluenzale (con rendicontazione e pagamento variabile a seconda della Regione nella quale sei convenzionato) e la vaccinazione antitetanica (pagamento previsto come PIP o tramite specifici accordi regionali).La pneumococcica e la vaccinazione contro HZ sono in genere somministrate durante la campagna antinfluenzale annuale, ma anche qui dipende dalle Regione ove operi. Alcune regioni hanno previsto l’esecuzione e la fornitura di tutti i vaccini del PNPV anche al MMG, mentre altre prevedono solo alcuni. In via libero professionale ( e quindi con pagamento e fattura) puoi effettuare qualsiasi vaccinazione eccetto la vaccinazione contro la febbre gialla che necessita di un attestato rilasciato dall’Ufficio IPN locale per essere valida al momento dell’espatrio. Il consenso deve essere compilato tutte le volte, in mancanza di specifici accordi regionali,specialmente e soprattutto per i vaccini in regime libero professionale.
Per una donna gravida all’ottavo mese può comunque aver senso fare un vaccino antinfluenzale in questo preciso momento dell’anno? Premetto che non potè fare a Dicembre il vaccino a causa di un attacco di appendicite acuta.
Direi di sì, anche se siamo quasi a fine stagione influenzale, la vaccinazione della donna gravida all’ottavo mese riduce per lei il rischio di contrarre l’influenza, che può complicarsi maggiormente in gravidanza, e consente di trasferire anticorpi passivi al bambino che è a rischio elevato di gravi conseguenze da influenza nei primi mesi di vita. Direi di fargliela appena possibile.
Sono un medico frequentante il CFSMG. Durante questi giorni di crisi dovuti al Covid-19, alcuni pazienti sono giunti nell’ambulatorio in cui sostituisco chiedendo se avesse senso vaccinarsi per il virus influenzale in questo momento (fine febbraio). Nei vari decaloghi di norme comportamentali, non è proposto. E’ ancora consigliabile farlo o non avrebbe più nessuna copertura nei confronti del virus influenzale, essendo ormai oltre il picco? Nel caso, è ancora consegnato alle farmacie?
Può avere ancora un senso limitato vaccinarsi contro l’influenza, visto che siamo quasi a fie stagione, e non saprei se a marzo si trovi ancora in consegna il vaccino (bisognerebbe chiedere alla Regione).
Male la vaccinazione non fa di certo, ma se un paziente la volesse fare – sempre trovando la dose – andrebbe precisato che ci vogliono 10-14 giorni perché il vaccino protegga, e che quindi si potrebbe arrivare comunque tardi in un momento in cui i contagi vanno verso il calo…
Vorrei un chiarimento riguardo la vaccinazione per epatite B. Sia a mio figlio durante un controllo occasionale degli esami, sia a mia nipote in occasione degli esami per tirocinio universitario, si e’ riscontrato un titolo anticorpale nei confronti di HBSAG pari a 0 come se non avessero fatto il vaccino. Come bisogna comportarsi in questi casi?
E’ opportuno fare una dose di vaccino e controllare dopo un mese il titolo anti-HBs.
Se a suo tempo c’era stata una risposta protettiva al ciclo vaccinale fatto da bambini o da adolescenti, il titolo sarà positivo e superiore a 10 mUI/ml. In quel caso si ha certezza della protezione presumibilmente per molti decenni o tutta la vita, a meno che non si diventi immunodepressi.
Nel caso il titolo sia sempre negativo, è opportuno fare altre due dosi di vaccino, una subito e l’altra a distanza di 4-6 mesi, seguite dopo 1 mese da nuovo controllo anti-HBs. Infatti in questo caso non si era stati rispondenti al ciclo di base, e con altre 3 dosi supplementari le possibilità di rispondere con titolo protettivo sono di oltre il 70%.
Sono un medico di famiglia, ho un paziente di 59 aa, in terapia da 2 anni per un penfigo con micofen 360 mg e deltacortene 10 mg, posso fare il vaccino dell’influenza?
Il vaccino antinfluenzale INATTIVATO O A SUBUNITA’ NON E’ CONTROINDICATO nelle terapie con steroidi a basso dosaggio, ciclosporina o micofenolato, da considerare caso per caso l’immunosoppressione in atto per la minore efficacia del vaccino, ridotta proporzionalmente all’entità della immunosoprpressione stessa.
Salve, ho diversi pazienti che lo scorso anno sono stati sottoposti per la prima volta vaccinazione antipneumococcica dal precedente Medico che li aveva in carico. Purtroppo né i pazienti né il Collega (che non scriveva nulla in cartella) ricordano quale vaccino è stato utilizzato se il prevenar o lo pneumovax. In questa incertezza come debbo comportarmi?
Non sapendo cosa gli assistiti abbia ricevuto, anche nell’ipotesi che sia stato loro somministrato il vaccino con effetto meno duraturo (il polisaccaridico 23-valente o PPV23), sappiamo comunque che la protezione contro le forme invasive di malattia pneumococcica dovrebbe durare almeno 3 anni.
Quindi consiglierei a 2-3 anni di distanza dalla prima vaccinazione (con prodotto ignoto) di fare una dose di coniugato 13 valente PCV13, seguito dopo un paio di anni da una dose di PPV23.
Posso effettuare vaccino zostavax e vaxigrip insieme? È utile somministrare zostavax in soggetti che un mese fa hanno fatto terapia per zoster oculare o dorsale?
Vaccino antizoster e influenzale inattivato sono co-somministrabili, controindicazione temporanea è l’aver avuto una infezione da zoster entro l’anno precedente
Il vaccino antipneumococcico Prevenar 13 è consigliato e sicuro anche per i pazienti affetti da epatite virale sia B che C?
I pazienti con epatopatia cronica hanno un rischio aumentato di contrarre e di avere gravi complicanze per una infezione pneumococcica. Il vaccino PCV13 non solo non è controindicato (i vaccini inattivati o fatti da porzioni batteriche o virali non sono mai pericolosi, neppure nei gravi immunodepressi), ma è più indicato che per un soggetto senza patologie. Sarebbe anzi opportuno pensare ad una vaccinazione sequenziale PCV13 / PPV23 distanziate di 1 anno per offrire una protezione ancora più completa.
Buongiorno, sono un medico di famiglia di Collegno, ho un’assistita fra i 40 e i 50 anni, nata in Australia, che non possiede lo storico delle vaccinazioni eseguite da bambina: a breve si dovrà trasferire per un lungo periodo negli Stati Uniti, sostiene di potersi sottoporre con il rimborso del SSN a tutti gli esami per verificare la presenza dell’immunità e non rifare il ciclo vaccinale obbligatorio negli Stati Uniti. Potete aiutarmi?
Nella pratica, per comprendere se un soggetto proveniente da altra ara geografica ha effettuato le comuni vaccinazioni, solitamente nei bambini si ricorre al test per la ricerca degli anticorpi anti-tetano, perché avendo effettuato la vaccinazione DTP al massimo pochi anni prima, la presenza di anti-tossina tetanica è ritenuta indice affidabile di avvenuta vaccinazione.
Però in un adulto la negatività degli anticorpi potrebbe anche essere dovuta alla non effettuazione dei richiami da molti anni in una persona completamente vaccinata, per cui l’informazione potrebbe non avere lo stesso valore.
A rigore, tutte le vaccinazioni dovrebbero essere ripetute con ciclo completo (ovviamente usando i dosaggi appropriati, cioè i vaccini difterite-tetano-pertosse per adulti, e le due dosi di vaccino morbillo-parotite-rosolia o addirittura morbillo-parotite-rosolia-varicella).
Il mio consiglio sarebbe quello di farsi dire dalle autorità statunitensi quale documentazione precisa richiedano alla signora per poter accedere agli USA, e sulla base del fatto che accettino eventuali risultati positivi di test anti-tetanici o anti-morbillo o anti-varicella, o invece richiedano proprio documentazione di avvenuta vaccinazione, possiamo poi creare un percorso personalizzato.
Esistono controindicazioni alla vaccinazione di una donna affetta da sclerosi multipla trattata con trapianto di cellule staminale in atto? non pratica nessuna terapia per la sclerosi.
Sostanzialmente, in un caso come quello descritto, che non sta attualmente seguendo alcuna terapia, sono possibili e raccomandate tutte le vaccinazioni indicate per età e per rischio, fatta eccezione per vaccino anti-tifico orale e vaccino anti-herpes zoster (mancano i dati per escludere eventuali improbabili rischi).
Riporto di seguito quanto la Guida alle Controindicazioni alle Vaccinazioni V edizione 2018 dice a proposito della vaccinazione dei soggetti con sclerosi multipla:
Nota 1: anche se alcuni teorici meccanismi causa di malattie autoimmuni potrebbero essere attivati dalle vaccinazioni vi sono forti evidenze che nessuno di questi meccanismi è in grado di determinare malattie autoimmuni dopo la somministrazione di un vaccino. Dal punto di vista teorico, è possibile che un vaccino possa indurre autoimmunità che tuttavia solitamente non si traduce nell‘insorgenza di malattie autoimmuni. Infatti nel sistema immunitario sono presenti efficaci meccanismi di controllo che prevengono l‘autoimmunità. La letteratura riporta sporadici case report non confermati da studi epidemiologici di ampie dimensioni. Al contrario vi è una ampia evidenza che malattie infettive prevenibili da vaccino possono attivare questi meccanismi e determinare malattie autoimmuni. Infatti, le persone con malattia autoimmune come Lupus eritematoso (LES), artrite reumatoide (RA) e sclerosi multipla (SM) sono ad elevato rischio di infezioni, comprese quelle prevenibili con vaccinazioni, con una associata potenziale mortalità. Le malattie autoimmuni (es. LES, artrite reumatoide ecc) sono una falsa controindicazione alla somministrazione dei vaccini inattivati. Le persone con sclerosi multipla possono necessitare di un trattamento immunosopressivo per cui si raccomanda di valutare il loro stato vaccinale quando sono ancora immunocompetenti e quindi programmare le vaccinazioni indicate dal calendario e quelle previste per le persone in terapia immunosoppressiva prima dell‘inizio del trattamento così da ottenere una immunogenicità ottimale. Qualora sia iniziato un trattamento immunosoppressore la somministrazione del vaccino deve tenere conto della terapia in atto e la valutazione deve essere fatta dal medico vaccinatore, eventualmente con la consulenza del medico specialista che ha in cura il caso. E’ consigliabile la somministrazione dei vaccini in fase di remissione clinica. Vedi anche -Autoimmune, malattia, Candidato a terapia immunosopressiva e Disturbo/disordine
neurologico, in caso di terapia vedi anche sezione D e Allegato 8.
Nota 2: poiché non vi sono sufficienti dati deve essere evitata la somministrazione di vaccino anti-tifico vivo attenuato e usato il vaccino anti-tifico parenterale.
Nota 3: se disponibile utilizzare il vaccino anti-Herpes zoster-su perché il vaccino anti-Herpes zoster-va non è raccomandato in quanto non vi sono studi nelle persone con sclerosi multipla.
Nota 4: alcuni limitati studi hanno evidenziato che la vaccinazione contro la febbre gialla può determinare una riacutizzazione della sclerosi multipla. Se la vaccinazione è richiesta solo sulla base di esigenze internazionali ma non di reale aumentato rischio di infezione è opportuno rilasciare un certificato di esonero temporaneo. Qualora non fosse possibile rimandare il viaggio verso zone ad alto rischio o garantire una adeguata protezione contro le punture di insetto la valutazione deve essere effettuata dal medico vaccinatore, eventualmente con la consulenza del medico specialista che ha in cura il caso.
Buongiorno ho un paziente di 44 anni (donatore AVIS in sospensione) in cura per cheratite erpetica da ormai diversi mesi con zovirax 400 x2. Ha senso fare vaccino antinfluenzale e vaccino contro herpes zoster con in corso tale terapia?
Ha certamente senso in un caso come questo fare la vaccinazione anti-influenzale stagionale (anche se ormai quest’anno siamo decisamente in ritardo, siamo nel pieno della stagione influenzale, per cui la vaccinazione potrebbe arrivare tardi in caso di contagio, anche se non vi è alcun rischio a farla, al massimo può non servire..) Occorre invece valutare l’eventuale somministrazione del vaccino zoster, ma certamente non va fatta in corso di terapia con aciclovir, che inattiva il virus e quindi renderebbe la vaccinazione inefficace. Inoltre, l’infezione naturale dovrebbe essa stessa determinare una stimolazione del sistema immunitario. Per lo zoster, rivaluterei la situazione a non meno di 1 anno per decidere su eventuale vaccinazione.
Avendo inziato a viaggiare per lavoro sono spesso in aeroporto, questo mese ho preso 10 aerei. Chiedo quali sono i vaccini da fare per tutelarsi da eventuali malattia trasmissibili da persona a persona negli aeroporti.
La trasmissione in aeroporto da persona a persona riguarda soprattutto le infezioni respiratorie. Quindi tra le malattie prevenibili con vaccino soprattutto importante è l’influenza. In ogni caso, non vanno sottovalutate le infezioni che un viaggiatore può contrarre attraverso gli alimenti o per contatto con fluidi biologici. La risposta riguarderà quindi in generale le principali infezioni da prevenire durante un viaggio.
Le vaccinazioni maggiormente raccomandate per il viaggiatore sono quella contro l’epatite A (da effettuare con due dosi distanziate di 6 mesi-1 anno), quella contro l’epatite B (3 dosi ai tempi 0, 1 mese e 6 mesi), da effettuare se si è sopra i 40 anni (infatti tutti i cittadini italiani sotto i 40 anni dovrebbero averla già effettuata o da bambini piccoli, o a 12 anni nella scuola media), e poi la vaccinazione stagionale contro l’influenza, che previene buona parte delle sindromi influenzali e rende l’eventuale possibile caso di influenza meno grave.
Vi sono poi vaccinazioni per viaggi in aree particolari, come quella contro l’encefalite da zecche se si va in aree rurali in centro-est Europa, contro la rabbia e contro la febbre gialla per viaggi in aree endemiche, perlopiù tropicali o equatoriali.
Se il viaggiatore ha più di 65 anni, è importante anche effettuare la vaccinazione anti-pneumococcica con la vaccinazione sequenziale con vaccino coniugato PCV13 e successivamente con vaccino polisaccaridico PPV23, a distanza di 1 anno dalla precedente.
Ragazza di 32 con rettocolite ulcerosa in terapia con azatioprima può vaccinarsi per HPV? L’amb delle vaccinazioni ha rifiutato e vuole parere del gastroenterologo in quanto in terapia con immunosoppressori.
Una mia paziente di 70 anni, affetta da bronchite cronica vorrebbe fare il vaccino anti pneumococcico. Non rientrando fra le classi indicate dalla regione posso comunque vaccinarla gratuitamente con pneumovax?
Il PNPV 2017-2019 prevede la somministrazione della vaccinazione antipneumococcica nei soggetti di età 65 anni (coorte) e nelle condizioni di rischio, quindi in questo caso ricorre la situazione specifica (malattia polmonare cronica). Per quanto riguarda la copertura per le malattie prevenibili con vaccinazione da pneumococco è prevista in primis la vaccinazione con il vaccino coniugato 13-valente (una volta nella vita senza richiamo, stante la odierna letteratura) e in un secondo tempo, solitamente dopo un anno ma possibile anche almeno dopo 2 mesi, consigliata una ulteriore copertura con il vaccino polisaccaridico 23 valente. Non devono essere invertite le somministrazioni. Il vaccino 13 valente può essere cosomministrato con la vaccinazione antifluenzale in sedi diverse.
Volevo sapere se il Medico di famiglia sia tenuto a fornire un certificato, un attestato o una dichiarazione al paziente circa l’avvenuto vaccino antinfluenzale.
L’art. 22 del nuovo codice di deontologia medica, in merito al rilascio di certificazioni, così riporta:
“Il medico non può rifiutarsi di rilasciare direttamente al cittadino certificati relativi al suo stato di salute. Il medico, nel redigere certificazioni, deve valutare e attestare soltanto dati clinici che abbia direttamente constatato.”
Pertanto, laddove l’utente avesse necessità di documentare l’avvenuta vaccinazione, il medico dovrà procedere alla relativa certificazione.
Vaccino antinfluenzale in allattamento?
L’allattamento non è una controindicazione ad effettuare la vaccinazione antinfluenzale, che, ribadiamo, da quest’anno è possibile fare in qualunque periodo della gravidanza con vaccino inattivato.
in allegato un approfondimento dal sito http://www.salute.gov.it/portale/p5_1_2.jsp?lingua=italiano&id=103
Paziente recentemente operato, circa un mese fa, per k colon complicato da ascesso addominale, genn 19 Ima. 80 aa. In apr epilessia. Ora ha ancora i drenaggi in sede e non può iniziare chemio per questo. Vaccinazioni antinfluenzale e pneumococco si o no?
Assolutamente vaccinazioni sì! Se questo paziente prende una delle infezioni respiratorie prevenibili, è un grosso guaio. I vaccini inattivati non sono mai pericolosi, il peggio che può accadere è che funzionino meno o per nulla. Ma in questo caso è doveroso proteggere il paziente con i migliori strumenti possibili, cioè vaccinandolo.
Posso praticare contemporaneamente la vaccinazione antipneumococcica e antizoster (una in un braccio e l’altra nell’altro?
Estratto da RCP di ZOSTAVAX
Polvere e solvente per sospensione iniettabile
Vaccino (vivo) dell’herpes zoster
4.5 Interazioni con altri medicinali ed altre forme d’interazione
ZOSTAVAX può essere somministrato in concomitanza con il vaccino influenzale inattivato, con iniezioni separate ed in siti diversi di iniezione (vedere paragrafo 5.1).
L’uso concomitante di ZOSTAVAX e di un vaccino pneumococcico polisaccaridico 23-valente ha mostrato la riduzione dell’immunogenicità di ZOSTAVAX in uno studio clinico di piccole dimensioni. Tuttavia, i dati raccolti in un ampio studio osservazionale non hanno indicato un rischio aumentato di sviluppare l’herpes zoster a seguito dell’uso concomitante dei due vaccini
Ho un pz di 55 anni affetto da sla e in fase di progressivo declino della funzione respiratoria; è corretto farlo rientrare nelle categorie di rischio per la vaccinazione anti-pneumococco? è possibile, dato il progressivo peggioramento della deambulazione, praticare io la vaccinazione a domicilio? oppure non rientrando nelle coorti 1952-53-54 devo inviarlo in asl?
Consideriamo la SLA una patologia degenerativa del sistema nervoso, condizione che non rientra nelle categorie a rischio da vaccinare. Tuttavia poichè la patologia determina una condizione di allettamento e una generale riduzione delle difese immunitarie, e rende il paziente soggetto a elevato rischio di patologie polmonari il paziente potrebbe e a nostro parere dovrebbe essere vaccinato al proprio domicilio dal MMG. Per avere una conferma potrebbe essere utile contattare il vostro centro vaccinazioni.
Buongiorno, ho un paziente i 30 anni, con artrite reumatoide, in trattamento con METOTREXATE 10 MG ALLA SETTIMANA, ormai da diversi anni. E’ stato vaccinato contro il tetano a 16 anni. Come si puo’ regolare per fare il richiamo? Il reumatologo gli ha consigliato di aspettare.
Se il paziente avrà periodi di sospensione della terapia (cosa che mi pare improbabile dalla descrizione del caso), sarebbe ideale vaccinarlo alla maggior distanza possibile da sospensione e ri-avvio della terapia, per massimizzare la risposta, visto che il farmaco è immuno-soppressore.
Ma se non viene mai sospesa la terapia, non ha alcun senso non vaccinare, perché i vaccini inattivati o costituiti da parti di agenti patogeni (come è il caso del tetano) non sono mai pericolosi, il peggio che possa accadere è che non funzionino al meglio, ma vale sempre la pena dare il massimo di protezione possibile.
A questo proposito, raccomando che il richiamo venga fatto con vaccino tetano-diftetrite-pertosse (Tdpa) per adulti, mai con il tetano monovalente, che dovrebbe essere tolto dal commercio perché quando c’è indicazione di un richiamo per tetano, c’è certamente anche indicazione per un richiamo per le altre due malattie
Nel caso specifico, importante proteggere anche contro la pertosse, che viene contratta più volte nella vita, e che può essere grave in un soggetto che fa una terapia che rende molto suscettibili ad infezioni polmonari, anche opportunistiche.
Buongiorno mi potete indicare un kit standard di farmaci da tenere in ambulatorio per eventuali reazioni post-vaccinali immediate?
Pallone AMBU, – adrenalina in fiale, – antistaminici (clorfenamina 10 mg fl), – cortisonici, ( metilprednisolone 125, 250 idrocortisone 500 betametazone 4 mg) – siringhe adeguate alla somministrazione dei vari farmaci
E’ possibile sapere come ci dobbiamo comportare per quanto riguarda le vaccinazioni da effettuare in pazienti che sono in terapia con anticorpi monoclonali? Gli anticorpi in questione sono: NATALIZUMAB-ALENTUZUMAB-RITUXIMAB-FINGOLIMOD-OCRELIZUMAB. Inoltre molto spesso nella Sclerosi Multipla si usa anche lo STEROIDE IV, il MITOXANTRONE e la CLADRIBINA. Tutti questi farmaci, che interferenze hanno con i vaccini di più largo impiego?
PREMESSA DI CARATTERE GENERALE: I vaccini inattivati o costituiti da parti di virus e batteri non sono mai pericolosi, il loro problema è essere efficaci in corso di terapia immunosoppressiva. Pertanto, la preoccupazione è quella di somministrarli in tempi sufficientemente distanti dalle terapie per avere una buona risposta. Ma se le terapie non sono interrotte prima del rischio di malattia vaccino-prevenibile, vale comunque la pena provare a vaccinare (es. influenza, pneumococco, dTpa, etc).
Per i vaccini vivi, alcune terapie li controindicano di solito temporaneamente (per alcuni mesi dopo la sospensione della terapia). Ma ci sono situazioni in cui invece può essere meno pericoloso vaccinare rispetto a rischiare malattie infettive gravi. In questo senso vanno fatte valutazioni puntuali e dettagliate di farmaci dosaggi, tempi e benefici/rischi.
Clicca qui per gli approfondimenti
Pz di 56 anni con infezione da papilloma virus, ad alto rischio per cancerizzazione, deve fare il vaccino? Solo lei?, pure il partner? Quali sono le modalità e il tipo di vaccino?
Dal calendario vaccinale per la vita 4°edizione 2019 la vaccinazione HPV è raccomandata per tutte le donne che desiderino usufruire della protezione conferita dalla vaccinazione, anche se in regime di compartecipazione alla spesa. Pur in presenza di lesioni HPV correlate e anche se il vaccino non è terapeutico sulle lesioni eventualmente presenti, è dimostrato che anche le donne già infettate da un tipo di HPV vaccinale beneficiano della protezione nei confronti dei tipi di HPV dai quali non sono state infettate. Ciò non esime dalla prevenzione secondaria con i test di screening per il tumore della cervice. Il vaccino è il 9-valente. Il partner, considerato che potrebbe essere della stessa età, non ha indicazioni strette ad essere vaccinato non rientrando in condizioni di rischio, si suppone.
Il PNPV 2017-2019 prevede invece vaccinazione attiva e gratuita in coorti non rientranti nello specifico quesito.
Paziente femmina, nullipara, familiarità per celiachia da parte paterna, per epatite autoimmune e artrite psoriasica da parte materna. La paziente è affetta da eczema atopico al volto e rinite primaverile con allergia a graminacee. Mai fatto vaccino MPR. Positivi anticorpi per la rosolia. Negativi anticorpi per morbillo e parotite. È consigliabile la vaccinazione? In caso di risposta positiva quali sono gli effetti collaterali più frequenti in una giovane adulta?
La situazione di allergia ed eczema, così come i dati in anamnesi da parte paterna e materna, non presentano alcuna attinenza con il contenuto del vaccino MPR, che può quindi essere effettuato, ovviamente sempre in 2 dosi distanziate di almeno 4 settimane.
I più frequenti effetti collaterali sono febbre dopo 7-10 giorni (nel 5-15% dei vaccinati), possibile eruzione mauculo-paulare di modesta entità per lo più intorno alla sede dell’iniezione, cefalea, malessere generale di modesta entità, e come per tutte le vaccinazioni è possibile arrossamento, indurimento e dolorabilità nella sede dell’inoculo.
In 1 caso ogni 33.000 dosi circa è descritta la porpora trombocitopenica idiopatica, dovuta alla componente rosolia, che si auto-risolve e normalmente non si presenta alla seconda somministrazione.
I casi di effetti collaterali gravi, anche nell’adulto, sono molto rari.
Contagiosità dell’herpes zoster in generale e in particolare in corso di terapia antivirale specifica
È difficile dire ‘quanto’ un paziente con zoster sia contagioso. Di certo nella fase di eruzione vescicolosa, il liquido contiene virus, che può quindi contagiare esclusivamente chi non ha mai avuto una prima infezione da VZV. Quindi, se il paziente con zoster contagia un suscettibile, provoca in quest’ultimo la varicella, non certo lo zoster, che deriva sempre da una riattivazione endogena di infezione latente nei gangli in chi ha già avuto la varicella.. Anzi, il contatto di un soggetto già infettato da VZV con uno che ha lo zoster può rappresentare un ‘booster esogeno’ naturale, che potrebbe rendere chi lo riceve meno suscettibile di fare lo zoster, visto che viene stimolata l’immunità cellulo-mediata.
Vaccinazioni nelle varie età della vita
Le vaccinazioni raccomandate nelle varie età della vita sono elencate nel Calendario per la Vita 2017-2019. Oltre alle diverse fasce di età sono esaminate anche le condizioni di aumentato rischio per patologia cronica o intercorrente, condizione clinica o fisiologica, o lavorativa o ricreazionale. Può essere facilmente consultato direttamente nella sezione Risorse per gli operatori
È consigliabile eseguire una vaccinazione in un paziente con riattivazione di VZV per ridurre ulteriori episodi o nevralgia post erpetica? Eventualmente quale vaccino va utilizzato?
La vaccinazione contro VZV è fortemente indicata nei soggetti che ne soffrono con frequenti riattivazioni o che ne hanno sofferto . Il vaccino in atto disponibile è soltanto lo zostavax, va fatto su indicazione del curante ed è efficace nella prevenzione di successive riacutizzazioni nonché nella prevenzione di nevralgie post erpetiche. Secondo il calendario vaccinale per la vita la vaccinazione va fatta nei soggetti a rischio o suscettibili di età superiore ai 50 aa e deve essere offerta attivamente alla coorte dei 65 anni di età.
Paziente di 62 anni, sottoposto nel 2011 a trapianto di rene per rene policistico. In terapia con ciclosporina 70 mg die. IMA a settembre 2018, IRC stadio III. La vaccinazione antinfluenzale ed antipneumococcica possono esser prese in considerazione o, come dice il centro nefrologico di riferimento, non sono consigliate in relazione alla terapia immunosoppressiva?
Per quanto riguarda il trattamento con ciclosporina: Le terapie immunosoppressive a lungo termine hanno il loro maggiore impatto sull’immunità cellulo-mediata ma possono interferire anche con la produzione di anticorpi dipendente dalle cellule T. Il tempo necessario per la ricostituzione della competenza immunitaria varia a seconda dell’intensità e tipo della terapia immunosoppressiva, dalla malattia di base e da altri fattori, per cui non è possibile determinare uno specifico intervallo di tempo dopo la sospensione del trattamento immunosoppressore che consenta di ottenere una risposta immune adeguata.
I vaccini contro l’influenza e contro lo pneumococco e più in generale tutti i vaccini inattivati, ricombinanti, a subunità, polisaccaridici, coniugati e tossoidi sono sicuri, ma la loro efficacia è ridotta proporzionalmente all’entità dell’immunosoppressione del soggetto trattato. Pertanto sulla base di una valutazione individuale benefici/rischi si può decidere di eseguirli immediatamente ed in questo caso questi vaccini potrebbero dover essere ripetuti quando la persona non è più immunosoppressa o decidere di ritardarli fino a quando la persona è meno immunosoppressa.
Il paziente risulta inoltre IRC in stadio III che corrisponde ad un danno renale con moderata riduzione della velocità di filtrazione glomerulare. Per tali soggetti la vaccinazione antinfluenzale è particolarmente raccomandata. Inoltre, è fortemente raccomandato il richiamo decennale con vaccino combinato dTpa. Il vaccino antimeningococcico tetravalente coniugato (ACWY) è raccomandato a tutti i soggetti a rischio affetti da IRC e deve essere prevista una dose di richiamo ad intervallo di 5 anni.
Infine, dato lo stato di immunodepressione osservato nei pazienti con insufficienza renale cronica, variabile e proporzionale al tempo di dialisi, si raccomanda innanzitutto di vaccinare contro epatite B i pazienti prima di aver iniziato la dialisi, quando migliore sarà la capacità di risposta immunitaria; secondariamente, è doveroso sottoporre a screening per la ricerca di HBV i pazienti sottoposti a dialisi; quindi è opportuno effettuare la vaccinazione dei soggetti HBsAg-negativi, ricorrendo a protocolli vaccinali accelerati a 4 dosi (tempi 0, 1, 2, 6 mesi) rinforzati (0,20μg x2) oppure a vaccini potenziati con adiuvanti, registrati specificamente per i pazienti nefropatici. Si raccomanda inoltre di verificare la risposta al vaccino in questi pazienti e di monitorare nel tempo il titolo anticorpale per effettuare una eventuale dose di richiamo qualora il titolo scenda al di sotto delle 10 mUI/ml.
Fonte:
1. Guida alle controindicazioni alle vaccinazioni disponibile al seguente link: http://www.salute.gov.it/imgs/C_17_pubblicazioni_2759_allegato.pdf
2. Calendario per la vita 2019 disponibile al link: https://www.vaccinarsi.org/notizie/2019/07/%E2%80%8Bcalendario-vaccinale-per-la-vita-2019
In un soggetto asintomatico e positivo alla sierologia per alcuni ceppi oncogeni, quale follow up è consigliato? Ha senso fare il vaccino?
Cosa intende il collega per ‘positivo’ alla sierologia?? Immagino intenda positivo per HPV-DNA nelle cellule cervicali raccolte allo screening, non mi risulta che siano fatti da nessuna parte test anticorpali anti-HPV. Comunque vaccinare vale sempre la pena, anche in chi ha già lesioni HPV correlate per evitare infezioni con virus che non si sono ancora acquisiti, e che potrebbero peggiorare la situazione. Il vaccino invece non fa guarire da una lesione già presente o da un virus presente. Limita invece le recidive di lesioni precancerose trattate con escissione.
Se sono così importanti i vaccini perché ci pagano così poco per farli (6 euro)
Se l’acqua è tanto importante, perché si paga così poco?
Differenza tra vaccino varicella e vaccino zoster?
I vaccini contro la varicella sono vaccini vivi attenuati che contengono quantità di virus della varicella-zoster pari a ≥ 1.350 (Varivax)/non meno di 2.000 (Varilrix) Unità Formanti Placca. I vaccini contro la varicella sono indicati per l’immunizzazione attiva contro la varicella dei soggetti sani, a partire dall’età di 12 mesi e possono essere utilizzati per la profilassi post-esposizione, se somministrati a soggetti suscettibili esposti a varicella entro 72 ore dal contatto.
Il vaccino contro l’Herpes Zoster attualmente disponibile in Italia è anch’esso un vaccino vivo attenuato ma contiene una quantità nettamente superiore di virus della varicella-zoster (non meno di 19.400 Unità Formanti Placca). E’ indicato per la prevenzione dell’herpes zoster e della nevralgia post-erpetica associata all’herpes zoster in soggetti di età pari o superiore a 50 anni. Questo vaccino previene la manifestazione clinica in un soggetto già infetto dal virus della varicella-zoster ma non è indicato per la prevenzione dell’infezione primaria da varicella.
Ho una paziente gravida alla 13w che vuole tornare a fine mese nel suo paese di origine la Costa d’Avorio. Ci sono vaccinazioni da effettuare? Potete darmi suggerimenti anche sulla profilassi antimalarica?
Per le vaccinazioni in gravidanza si rimanda alla circolare del Ministero della Salute al seguente link:
http://www.trovanorme.salute.gov.it/norme/renderNormsanPdf?anno=2018&codLeg=66751&parte=1%20&serie=null
Si consiglia anche la lettura della Guida alle controindicazioni alle vaccinazioni disponibile al seguente link:
http://www.salute.gov.it/imgs/C_17_pubblicazioni_2759_allegato.pdf
Per i viaggiatori in Costa d’Avorio sono raccomandate le seguenti vaccinazioni:
- Contro la febbre gialla, il vaccino (vivo attenuato) deve essere somministrato a donne in stato di gravidanza soltanto quando strettamente necessario e soltanto dopo una attenta considerazione del rapporto potenziale rischio/beneficio. L’immunogenicità del vaccino contro la febbre gialla in gravidanza può essere ridotta per effetto della immunodepressione gravidica. Si evidenzia infine che nella circolare ministeriale suddetta la vaccinazione contro la febbre gialla è controindicata nei primi 6 mesi di gravidanza e quindi anche in questa donna.
- Per la febbre tifoide poiché non esistono dati relativamente all’innocuità del vaccino Ty21a somministrato in gravidanza, in caso di viaggio in zona ad alto rischio, utilizzare il vaccino contro il tifo parenterale inattivato.
- Per il colera, pur non essendoci dati sulla somministrazione del vaccino anticolerico in gravidanza, trattandosi di un vaccino batterico inattivato, il vaccino può essere somministrato dopo valutazione di rischi e benefici della vaccinazione in rapporto alla condizione individuale e alla situazione di rischio epidemiologico come il soggiorno in zone ad alto rischio e in caso di epidemia.
- Contro la meningite meningococcica si consiglia la vaccinazione con vaccino coniugato quadrivalente (ACWY).
- Epatite A: non vi sono trials clinici che hanno studiato l’efficacia e la sicurezza della vaccinazione anti-epatite A in gravidanza ma non vi sono ragioni teoriche per sospettare rischi per la madre o per il feto. Considerato che l’epatite A è una grave malattia in gravidanza, il vaccino dovrebbe essere considerato quando i benefici superano i potenziali rischi come ad esempio nel caso non si possa evitare un viaggio in una zona ad alto rischio. Se la donna non è immunizzata contro l’epatite B può essere utilizzato il vaccino combinato HAV-HBV
- Inoltre, tutti i viaggiatori dovrebbero essere in regola con la vaccinazione anti difterite, tetano, pertosse (richiamo decennale). In particolare, vista la gravidanza della donna si raccomanda di effettuare la vaccinazione contro la pertosse con vaccino dtpa nel terzo trimestre di gravidanza, idealmente intorno alla 28esima settimana, indipendentemente dall’anamnesi positiva per malattia o pregressa vaccinazione (allo scopo di proteggere il bambino nei primi mesi di vita).
Quanto tempo deve trascorrere tra la scomparsa di segni e sintomi dello Zoster (recidivo) e l’esecuzione della relativa vaccinazione?
Nella “Guida alle controindicazioni alle vaccinazioni” (Quinta edizione – Febbraio 2018) a pagina 94 è riportata la seguente nota:
“Nota 3: il vaccino anti-HZ può essere somministrato in persone con storia di Zoster in quanto ci possono essere recidive. È opportuno aspettare 6-12 mesi tra la malattia e la somministrazione del vaccino.”
Fonte: http://www.salute.gov.it/imgs/C_17_pubblicazioni_2759_allegato.pdf
È consigliabile consigliare la vaccinazione trivalente DPT come richiamo a coloro che stanno per diventare nonni per una protezione nei confronti del nascituro e consigliarla anche alla mamma nel terzo trimestre della gravidanza sempre per lo stesso motivo?
Negli adulti vaccinati, qualunque sia la loro età, il richiamo con dTpa va effettuato per tutta la vita, ogni 10 anni. Per la protezione duratura è necessario che siano scrupolosamente seguiti gli intervalli per i richiami infatti, una buona copertura vaccinale della popolazione generale di tutte le età con i dovuti richiami con dTpa, la vaccinazione delle donne in gravidanza, la strategia cocoon sono insieme, le strategie fondamentali per la prevenzione della pertosse nei neonati.
In particolare, si richiama la grande importanza di offrire in modo attivo la vaccinazione con una dose di dTpa a tutte le donne in gravidanza tra la 27° e la 36° settimana, meglio se entro la 32°settimana. La vaccinazione in gravidanza è l’unico modo certo di prevenire la pertosse nel neonato fino a 6 mesi, quando la malattia è gravissima e talvolta mortale. La donna va rivaccinata ad ogni gravidanza, anche se fosse trascorso un solo anno dalla gravidanza e vaccinazione precedente. Vaccinare i neonati alla nascita non è da considerare una opzione applicabile e valida poiché il sistema immune alla nascita e per almeno a 2 mesi dopo non è in grado di produrre anticorpi. Le strategie per proteggere i neonati e ridurre il rischio di pertosse nel primo anno di vita sono rappresentate da: – immunizzazione passiva del neonato con vaccino somministrato durante la gravidanza o in allattamento – strategia “Cocoon” come strategia complementare in famiglia. In caso di non immunizzazione in gravidanza, il vaccino può esser somministrato in corso di allattamento al seno al fine di ottenere il trasferimento di anticorpi attraverso il latte. L’obiettivo resta la vaccinazione nel terzo trimestre di gravidanza poiché più efficace nel proteggere il neonato. La strategia “Cocoon” prevede la vaccinazione dei contatti umani stretti (membri della famiglia) del neonato nei primi mesi di vita poiché essi potrebbero essere la fonte dell’infezione. È indicata anche la vaccinazione degli operatori sanitari a tal fine.
Quale vaccinazioni sono indicate per chi reca in vacanza in Kenia per 10 giorni nel mese di Agosto?
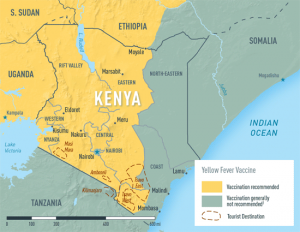 Per tutti i viaggiatori verso il Kenya si raccomanda di essere in regola con le vaccinazioni routinarie in particolare: MORBILLO-PAROTITE-ROSOLIA e VARICELLA, DIFTERITE-TETANO-PERTOSSE, ANTIPOLIO, INFLUENZA ANNUALE.
Per tutti i viaggiatori verso il Kenya si raccomanda di essere in regola con le vaccinazioni routinarie in particolare: MORBILLO-PAROTITE-ROSOLIA e VARICELLA, DIFTERITE-TETANO-PERTOSSE, ANTIPOLIO, INFLUENZA ANNUALE.
Di seguito un elenco delle vaccinazioni raccomandate:
Febbre gialla: vaccinazione raccomandata dall’OMS a tutti i viaggiatori di età superiore a 9 mesi, eccetto quelli di seguito menzionati: generalmente NON raccomandata ai viaggiatori i cui itinerari sono limitati alle seguenti aree: l’intera provincia nord-orientale; gli stati di Kilifi, Kwale, Lamu, Malindi, e Tanariver nella provincia costiera e le città di Nairobi e Mombasa (vedi immagine).
Fonte: https://wwwnc.cdc.gov/travel/yellowbook/2018/infectious-diseases-related-to-travel/yellow-fever-malaria-information-by-country/kenya#5323
Il certificato di vaccinazione contro la febbre gialla è richiesto ai viaggiatori di età superiore di 1 anno provenienti da paesi a rischio di trasmissione febbre gialla.
Mi capita molto spesso di dover recuperare seconde dosi di vaccini che dovevano essere fatte magari entro 6 mesi/1 anno come ad esempio epatite A, antimeningococco B, HPV, ecc. e che invece si presentano da me anche dopo 2-3 anni dalla prima dose. Cosa si fa in questi casi? Alcuni suggeriscono di fare la seconda dose solamente, anche se molto in ritardo, altri preferiscono ripetere il ciclo. Come mi devo comportare?
In generale, aumentare gli intervalli di tempo tra due dosi di un vaccino che necessita di richiami non diminuisce l’efficacia del vaccino. Gli studi disponibili non hanno mostrato una variazione nella risposta immunitaria in caso di aumento dell’intervallo tra le dosi. Non è necessario iniziare nuovamente il ciclo vaccinale oppure aggiungere ulteriori dosi di vaccino. Più che di intervalli massimi tra le dosi di richiamo si deve parlare di rispettare gli intervalli minimi tra le dosi. Ciascuna vaccinazione deve essere valutata singolarmente. Esistono vaccini che necessitano di tre dosi (due dosi per il ciclo primario e una dose di richiamo). Se il ciclo primario si è concluso con i tempi corretti, aumentare la distanza di tempo della dose di richiamo non diminuisce l’efficacia del vaccino.
Fonte: https://www.cdc.gov/vaccines/pubs/pinkbook/genrec.html
Vi scrivo per chiedervi le modalità e i tempi per le vaccinazioni che dovrà fare una mia paziente 69 anni, che da circa 5 settimane è stata sottoposta a intervento di peritenectomia totale, omentectomia, isterectomia e annessi, splenectomia, asportazione linfonodi lomboaortici, otturatori, e resezione parziale emidiaframma destro. ha eseguito inoltre prima dell’intervento 6 cicli di carboplatino, taxolo e bevacizumab e probabilmente seguiranno 15 cicli di bevacizumab ogni 3 settimane. in questo momento buone le condizioni generali. La mia domanda è quali vaccini devo farle?e quando? con quale tempistica?
Esaminando il caso alla luce della scheda tecnica di Avastim (bevacizumab), non sembra di rilevare particolari effetti di questo anticorpo monoclonale sul sistema immunitario. Pertanto, vista la descrizione clinica (nella quale ha particolare rilievo la splenectomia), la paziente dovrebbe senz’altro essere sottoposta alle vaccinazioni anti-meningococcia ACWY (2 dosi distanziate di almeno 8 settimane), anti meningococcica B (2 dosi distanziate di almeno 8 settimane), 1 dose di anti-Hib, 1 dose di vaccino pneumococco coniugato 13 valente (PCV13) seguita da polisaccaridico 23 valente ad almeno 8 settimane di distanza. E poi la vaccinazione anti-influenzale ogni novembre.
Ovviamente tali vaccini non sono assolutamente problematici sul versante ‘sicurezza’, essendo tutti vaccini costituiti da antigeni e non vivi attenuati. Altrettanto ovviamente, se possibile sarebbe meglio (compatibilmente con il susseguirsi dei cicli terapeutici) effettuare le vaccinazioni il più possibile lontano dai cicli terapeutici (ma se non è possibile, vaccinare ugualmente in corso di terapia).
I vaccini suddetti possono anche essere co-somministrati nelle stesse sedute in ogni combinazione.
Vorrei sapere se per la effettuazione della/e vaccinazione/i c’è bisogno della presenza di entrambi i genitori e come comportarsi in caso di persone diverse da genitori (nonni, zii, sorelle) delegate.
Il consenso informato ad ogni trattamento sanitario e, pertanto, ivi ricomprese le vaccinazioni, a norma dell’articolo 3, commi 2 e 5, della legge 219 del 2017, è espresso o rifiutato “dagli esercenti la
responsabilità genitoriale”.
La norma citata non prevede la doppia espressione del consenso, come invece specificato da altre leggi (si veda ad esempio la legge sulla sperimentazione clinica su minore dove espressamente viene ritenuto requisito formale indispensabile la doppia e contestuale firma di entrambi i genitori, in relazione alla eccezionalità della terapia ed alla gravosità dei rischi).
Dobbiamo, quindi, ritenere che sia sufficiente a validare l’atto sanitario il consenso di un solo genitore.
Conferma tale deduzione il successivo comma 5 dello stesso articolo 3 (legge 219 del 2017), ove testualmente si usa il singolare, ricordando che “… nel caso in cui … omissis … il rappresentante legale della persona minore rifiuti le cure proposte e il medico ritenga invece che queste siano appropriate e necessarie, la decisione è rimessa al Giudice Tutelare …”.
Pertanto, se il singolo genitore (rappresentante legale) può autonomamente disporre del diritto di rifiutare le cure deve ritenersi, specularmente, che lo stesso possa autonomamente autorizzarle.
Per quanto concerne la seconda domanda, ovvero quale condotta assumere in ordine all’acquisizione del consenso informato qualora la persona minore fosse accompagnata alla seduta vaccinale da soggetti incaricati dai legali rappresentanti (nonni o altri), occorre far riferimento alla articolo 1, comma 4 della citata norma (219/2017).
Il quarto comma dispone che il consenso sia acquisito “nei modi e con gli strumenti più consoni alle condizioni del paziente”; più oltre si ammette anche che l’acquisizione possa avvenire attraverso video-registrazioni.
È possibile ritenere che un atto scritto di consenso informato e di contestuale mandato al soggetto individuato per accompagnare il minore alla seduta vaccinale, possa essere sufficiente; soprattutto se accompagnato da una telefonata diretta dell’esercente la professione sanitaria al legale rappresentante o, meglio ancora, dall’acquisizione di una videoregistrazione del genitore.
Resta alla discrezionalità del professionista la valutazione se il soggetto delegato ad accompagnare il minore alla seduta vaccinale sia idoneo o meno a fornire i necessari dati anamnestici. Anche in questo caso un contatto telefonico con il genitore potrebbe superare la difficoltà.
Modelli organizzativi delle campagne vaccinali
Possiamo parlare di modelli organizzativi di sistema e di singolo professionista.
Modelli organizzativi di sistema:
La modifica del Titolo V della Costituzione ha portato all’autonomia regionale anche in tema di prevenzione vaccinale.Pertanto, nell’ambito della campagna per la vaccinazione antiinfluenzale, si riscontrano differenze organizzative non solo tra le diverse Regioni ma anche tra le AASSLL della medesima Regione 1.Nessun coinvolgimento 2.Semplice trasmissione degli elenchi dei pazienti elegibili ai Servizi Territoriali di Igiene 3. Attività di selezione ed invio dei pazienti ai Servizi Territoriali 4. Individuazione dei pazienti elegibili, loro chiamata attiva, somministrazione del vaccino.
Modello organizzativo del singolo MMG:
Prima della vaccinazione
- Ritiro e stoccaggio dei vaccini (frigorifero)
- Individuazione dei soggetti eleggibili alla vaccinazione (conoscenza individuale, impiego di sistemi informatizzati con ricerca per coorte età e condizione di rischio)
- Chiamata dei soggetti elegibili: *chiamata attiva* per coorte o condizione di rischio (tramite telefonata, lettera, email, sms per campagna vaccinale antiinfluenzale e antipneumococcica o altre da specifici accordi regionali es.: meningococco, anti zooster)) *occasionale *durante visita per altro motivo es.: certificazione ricettazione gravidanza ecc (es.: antinfluenzale ma anche ove disponibile dTp, ecc , altrimenti invito alla vaccinazione tramite servizi vaccinali aziendali)
- Anamnesi vaccinale per eventuali controindicazioni e controllo situazione vaccinale individuale (per coorte e gruppo rischio)
- Informazione (colloquio, counselling, materiale informativo)
- Raccolta del consenso o del dissenso informato (non necessario per vaccinazione antinfluenzale sotto il profilo strettamente giuridico e vaccinazioni di campagne regionali oggetto di specifici accordi)
- Ove presente, la vaccinazione verrà effettuata dall’infermiere che provvederà alla registrazione su supporto informatico, sempre e solo quando in ambulatorio è presente o il MMG del soggetto o un MMG appartenente stessa alla Medicina di Gruppo. Ove non possibile, sarà il MMG ad effettuare la vaccinazione. Sono possibili *sedute vaccinali dedicate *(specifiche sessioni vaccinali con appuntamenti solo per vaccinazione es.: un giorno alla settimana o prima ora di ambulatorio) specie in occasione di campagne vaccinali o *occasionali,* durante visite richieste per altri motivi (es.
certificazioni, gravidanza ecc)
Dopo la vaccinazione
- Aggiornamento della scheda paziente (registrazione informatizzata)
- Sorveglianza dei pazienti (osservazione per 15-30’, disponibilità di strumentaz. farmacologica e strumentale di primo soccorso)
- Farmacovigilanza (segnalazione di eventuali reazioni avverse)
- Notifica delle vaccinazioni effettuate all’ASL ovvero a sistemi informatizzati regionali (anagrafe informatizzata vaccinale)
In un soggetto maschio affetto in passato da infezione HPV (papillomi in area perineale) ha senso sottoporsi al vaccino?
Se i condilomi genitali sono nel maschio a rischio (uomini che fanno sesso con uomini-MSM) vi è la raccomandazione nel PNPV 2017-2019 a sottoporsi alla vaccinazione HPV, non tanto per le verruche anogenitali che sono lesioni benigne, quanto per il comportamento passibile di infezione da sierotipi HPV ad alto rischio di lesioni precancerose
Si vaccinano anche i maschi per il papillomavirus? A che età e quante dosi?
Il PNPV 2017-2019 raccomanda e prevede come LEA e quindi come offerta attiva e gratuita la vaccinazione HPV anche nei maschi undicenni a partire dal 2017 (coorte 2006). Inoltre raccomanda e prevede la vaccinazione negli uomini che fanno sesso con uomini (man have sex with man-MSM) fino ai 26 anni, età in cui gli studi sono stati condotti.
Il vaccino ormai raccomandato è il 9-Valente contro i sierotipi 16 e 18, 6 e 11, 31,33,45,52 e 58, responsabili della maggior parte delle lesioni HPV correlate nella donna e nell’uomo.
DOSI
* 9-14 anni
Programma 2 dosi : 0- seconda dose tra 5 e 13 mesi, se la seconda è somministrata pria dei 5 mesi sempre 3 dose come sotto
Programma 3 dosi : 0-2-6 mesi, La seconda dose ad almeno 1 mese dalla prima e la terza dose almeno 3 mesi dalla seconda, le 3 dosi entro 1 anno
* >15 anni : 3 dosi 0-2-6 mesi come sopra a 3 dosi
A quale distanza temporale può essere fatto il vaccino anti zoster rispetto ai vaccini antipneumococco?
Il vaccino per hp può essere somministrato in concomitanza con il vaccino antiinfluenzale ma in sedi differenti.
Non deve essere co somministrato col vaccino pneumococcico polisaccaridico 23 valente perché ne riduce l’immunogenicità. La somministrazione va fatta con un intervallo di 4 settimane.
Salve, vorrei sapere se il vaccino anti HPV sia indicato per i maschi rispetto all’età e all’orientamento sessuale. Grazie mille
La vaccinazione anti-HPV, prima destinata alle sole donne, è stata estesa anche ai maschi adolescenti dal nuovo Piano Nazionale di Prevenzione Vaccinale 2017-2019, incluso nei Livelli Essenziali di Assistenza (Lea).Il vaccino anti-HPV è offerto attivamente e gratuitamente nel dodicesimo anno di vita. La risposta del sistema immunitario è maggiore nei dodicenni che in individui di età superiore, quindi, il beneficio è massimo. Inoltre, la vaccinazione induce una protezione più efficace se effettuata prima di un possibile contatto con il virus e, quindi, prima dell’inizio dell’attività sessuale.La vaccinazione universale (uomini e donne), indipendentemente dall’orinetamento sessuale, permette di ridurre il carico di malattia da HPV in tempi più rapidi ottenendo risultati migliori in termini di salute nella popolazione vaccinata.
Vorrei chiedervi di quali strumenti di informazione (poster o simili) possiamo avvalerci per promuovere la vaccinazione tra i più giovani contro il papilloma virus.
Le strategie di comunicazione di cui possiamo usufruire sono molteplici. Dai semplici poster presenti su internet, da scaricare stampare e appendere, alle brochure che possono fornirci gli enti cui facciamo riferimento. E’ necessario anche potenziare la comunicazione tramite social network usando strategie di comunicazione semplici ma di grande efficacia.
Qui di seguito qualche esempio:
Facebook
Si consiglia la pubblicazione di 6 post su diversi temi da pubblicare idealmente 2 volte alla settimana per 3 settimane, con riprese nei mesi successivi.
Fonti http://www.riaponline.it/wp-content/uploads/2016/08/06_Vaccini_Azzari1.pdf http://www.epicentro.iss.it/problemi/hpv/hpv.asp
Twitter
Si consiglia di twittare 8 volte alla settimana per 3 settimane, alternando i tweet consigliati con tweet che trattano altri argomenti.
Per ogni tweet è raccomandato, ove possibile, abbinare un’immagine o infografica. A ogni tweet è consigliabile abbinare un link di approfondimento
Instagram
Si consiglia di postare n. 2 foto alla settimana per 3 settimane. Utilizzare le infografiche e le immagini fornite e abbinarle agli hashtag.
Pinterest
Si consiglia la creazione di una Board specifica “HPV9” per caricare tutte le immagini e infografiche fornite.
Non sarebbe opportuno che la vaccinazione antinfluenzale fosse estesa a tutti i pazienti?
Secondo il nuovo Piano Nazionale di prevenzione e il nuovo calendario vaccinale, l’offerta Flu è stata ampliata proprio allo scopo di aumentare quanto più possibile l’offerta vaccinale. In atto l’offerta è garantita agli over 64 e ai contatti di pazienti fragili e a rischio, a tutti i pazienti affetti da patologie croniche di qualunque età, alle donne in gravidanza che saranno al secondo e terzo trimestre durante il picco dell’epidemia e ai contatti familiari stretti. La vaccinazione è rivolta e garantita a operatori sanitari, e a persone che hanno occupazioni lavorative potenzialmente a rischio. Di fatto l’offerta è garantita alla stragrande maggioranza della popolazione.
Entro quale grado di relazione rispetto ad una paziente gravida é consigliabile vaccinare per la pertosse in un ottica di cocoon strategy?
Poichè l’immunità conferita dal vaccino non è permanente, ogni donna incinta dovrebbe ripetere il richiamo che non ha nessun effetto collaterale ma garantisce la produzione di anticorpi necessari alla tutela della salute del neonato. Il vaccino è raccomandato e offerto gratuitamente anche ai familiari che avranno contatto col bambino dopo la nascita, per garantire l’effetto “cocoon” ossia “la strategia del bozzolo” che crea una zona di sicurezza attorno al piccolo.
http://www.fimmg.org/index.php?action=pages&m=view&p=21568&lang=it
Quali sono le vaccinazioni da suggerire alle pazienti gravide? In quale periodo della gestazione conviene praticarle?
Le vaccinazioni suggerite alle donne in gravidanza sono:
- l’antinfluenzale da effettuare nel periodo in cui saranno nel secondo e terzo trimestre di gravidanza all’inizio dell’epidemia influenzale
- l’anti Difterite Tetano Pertosse raccomandata tendenzialmente durante il terzo trimestre di gravidanza, in maniera tale da garantire un’adeguata produzione di anticorpi materni che verranno trasmessi al feto mediante passaggio transplacentare.
Nei casi di particolare rischio infettivo sono raccomandate anche la vaccinazione antimeningococco, antipneumococco e anti epatite A e B
Qual’e il periodo più idoneo perché la vaccinazione sia efficace?
Il periodo destinato alla conduzione delle campagne di vaccinazione antinfluenzale è, per la nostra situazione climatica e per l’andamento temporale mostrato dalle epidemie influenzali in Italia, quello autunnale, a partire dalla metà di ottobre fino a fine dicembre, fatte salve specifiche indicazioni, che saranno fornite se particolari eventi legati ai vaccini e/o l’andamento epidemiologico stagionale dell’influenza lo richiederanno.
Non avendo specificato il vaccino di interesse presumiamo riguardi la flu. Ove ciò non fosse restiamo a disposizione per approfondimenti
fonte: http://www.salute.gov.it/portale/p5_1_2.jsp?lingua=italiano&id=103
Quando si ha in progetto un viaggio (anche una semplice vacanza) in un paese a rischio per qualche malattia infettiva è sempre bene vaccinarsi oppure vanno valutati rischi/benefici considerando la durata del soggiorno e i possibili contatti con la fonte del patogeno?
È buona cosa vaccinarsi anche per una semplice vacanza. Ad esempio ,se si viaggia nel Sudest asiatico sarebbe utile fare la vaccinazione contro l’encefalite giapponese. Se si viaggia in est europa (Russia,etc) sarebbe bene vaccinarsi per l’encefalite da zecche. Per il resto, bisogna fare quelle raccomandate dalla nazione stessa ed in caso di endemia della malaria, fare adeguata profilassi farmacologia ed ambientale (prodotti insetto-repellenti, zanzariere, etc). Cosa buona sarebbe essere a posto con la vaccinazione DtPa ed epatite A. Se non vaccinati, si potrebbe fare una prima iniezione prima di partire (se non si ha tempo sufficiente) e un’altra al ritorno.
Efficacia e sicurezza della vaccinazione antinfluenzale nei pazienti in trattamento con anti tnf alfa.
Per rispondere a questa domanda alleghiamo una diapositiva con le indicazioni del Collegio Americano dei Reumatologi che riguarda non solo specificamente la terapia con anti-TNF alfa, ma una serie di altri trattamenti per i quali potrebbero esserci dubbi riguardo alla possibilità di eseguire le vaccinazioni.
Raccomandazioni American College of Reumathology (cliccare qui)
